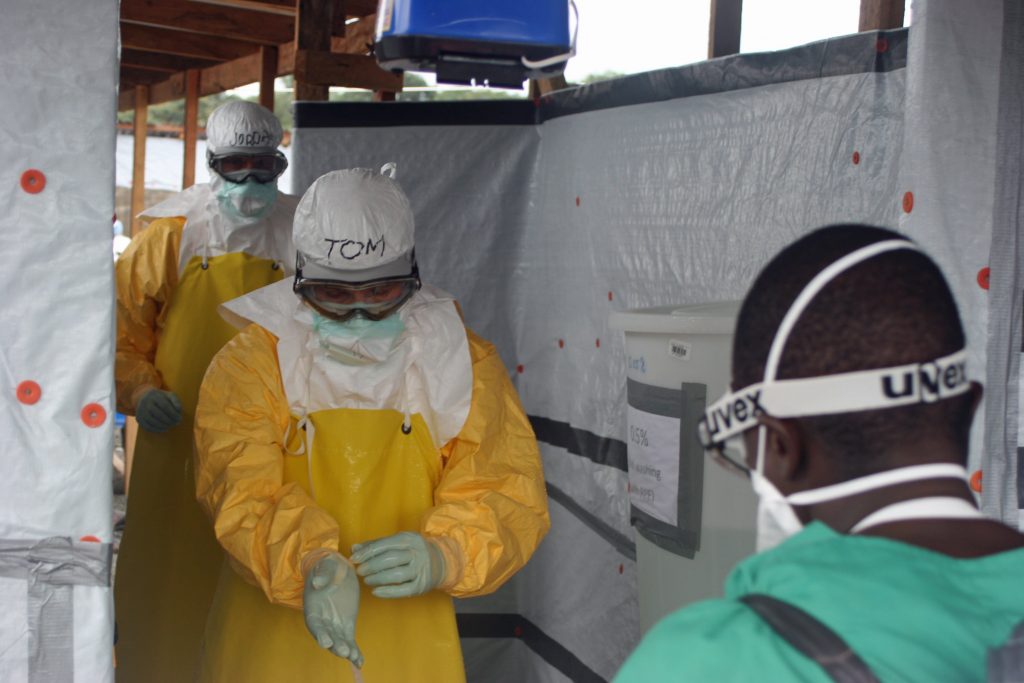
Las autoridades de la República Democrática del Congo (RDC) notificaron este fin de semana a la Organización Mundial de la Salud (OMS), un nuevo brote de ébola, entre ellos algunos casos mortales. El brote fue localizado en la zona sanitaria de Likati, en la provincia de Bas Uele en la frontera del norte del país, explicaron.
La nota de prensa de la OMS dice que el pasado 11 de mayo el Ministerio de Salud de la República Democrática del Congo, informó de que una de las cinco muestras analizadas en el laboratorio del Instituto Nacional de Investigaciones Biomédicas de Kinshasa, había dado positivo por el virus del Ébola.
Asimismo se está investigando tres nuevos posibles casos. El primero de ellos corresponde a un hombre de 39 años que presentó síntomas el 22 de abril y que falleció días después, lo que llevó a dar seguimiento a dos contactos, el de la persona que lo atendió en el centro sanitario, y que está ahora con síntomas, y el del conductor del mototaxi que lo trasladó al centro médico y que ha fallecido.
Según explica el organismo mundial, desde el pasado 22 de abril se han notificado nueve casos sospechosos, 3 de ellos mortales. Seis están hospitalizados.
La gestión gubernamental y el apoyo internacional
La administración de la vacuna contra el ébola, Merck (MRK.N) y el trabajo rápido de las autoridades sanitarias locales, fueron claves para controlar la propagación del virus por el país a principios de mayo. Durante ese brote se pudieron vacunar a más de 1 600 personas, contactos de los pacientes y a los contactos de los contactos, dijo el grupo de ayuda Médicos Sin Fronteras (MSF), según la Agencia de Noticias Reuters.
El penúltimo episodio de ébola infectó a 12 personas de la zona oriental de Kivu del Norte y mató a seis de ellas. Si bien se anunció a principios de mayo la erradicación de la enfermedad, este nuevo brote empaña la esperanza de erradicar por completo el virus en el país.
Estos casos estaban relacionados genéticamente con la epidemia de ébola que se vivió entre los años 2018-2020 y que mató a más de 2 200 personas, la segunda cifra más alta registrada en la historia de la enfermedad.
En los próximos días, dice la OMS en su boletín sobre el brote epidemiológico, se espera la llegada a la zona afectada de un equipo multidisciplinario dirigido por el Ministerio de Salud y que cuenta con el apoyo del organismo internacional y otros asociados a fin de investigar en profundidad la enfermedad en la zona afectada.
La secuencia del virus
Médicos Sin Fronteras, dice por su parte que la RDC ha experimentado una sucesión de brotes desde marzo de 2018 y es una enfermedad que sigue presente en la provincia de Kivu del Norte y en el sur de Guinea. El virus del ébola en el RDC apareció por primera vez 1976. La organización humanitaria señala que en casi todos los brotes notificados durante los últimos años pueden llegar a matar del 25 al 90 por ciento de los infectados.
MSF detalla que la epidemia de ébola de los años 2014-2016 en África Occidental no tuvo precedentes: 67 veces el tamaño del brote más grande registrado anteriormente, llegó a áreas urbanas y mató a más de 11 300 personas. Cientos de trabajadores sanitarios murieron, diezmando la dificultades en los sistemas sanitarios de Liberia, Guinea y Sierra Leona.
Cronología de Ébola en RDC
- 2014: 66 casos de EVD, 49 de ellos mortales, diagnosticados inicialmente en la provincia Equateur (Watsi Kengo, Lokolia, Boende y Boende Muke).
- 2012: 36 casos, 13 de ellos mortales, en la provincia Orientale – Isiro (virus Bundibugyo).
- 2008–2009: 32 casos, 15 de ellos mortales, en Kasaï-Occidental (virus Zaire).
- 2007: 264 casos, 187 de ellos mortales, en Kasaï-Occidental (virus Zaire).
- 1995: 315 casos, 250 de ellos mortales, en Kikwit y alrededores.
- 1977: 1 caso (virus Zaire).
- 1976: 318 casos, 280 de ellos mortales, en Yambuku (virus Zaire).
La OMS señala que hasta la fecha, el brote parece estar geográficamente limitado a una zona remota de difícil acceso, aunque se sigue investigando para determinar su extensión real, por lo que es necesario mantener una cuidadosa vigilancia.
El ébola es una enfermedad viral muy grave que infecta al ser humano por animales salvajes y se transmite de persona a persona. Según la agencia de noticias Al Jazeera, este virus mató a unas 11 000 personas en África Occidental entre el 2013 y 2016.
La República Democrática del Congo también está luchando contra la pandemia de coronavirus. El país ha reportado cerca de 30 000 casos y 768 muertes, señala la nota de prensa de la cadena de noticias árabe.